Rückenschmerzen sind längst mehr als ein medizinisches Problem – sie sind ein gesellschaftliches Phänomen. In Deutschland leiden bis zu 80 % aller Menschen im Laufe ihres Lebens an Rückenschmerzen. Etwa ein Drittel der Bevölkerung ist sogar chronisch betroffen, also über Monate oder Jahre hinweg. Damit zählen Rückenschmerzen zu den häufigsten Gründen für Krankschreibungen, Arbeitsausfälle und Frühverrentungen. Die Kosten für das Gesundheitssystem und die Wirtschaft gehen jedes Jahr in die Milliarden.
Rückenschmerzen sind nicht einfach nur „ein Problem am Rücken“. Sie sind Ausdruck einer komplexen Wechselwirkung zwischen Körper, Psyche und sozialem Umfeld. Genau hier setzt das sogenannte biopsychosoziale Modell an, das in der modernen Schmerzforschung eine Schlüsselrolle spielt.
Das biopsychosoziale Modell
Früher suchte man die Ursache von Rückenschmerzen fast ausschließlich im Gewebe: Bandscheibenvorfälle, Arthrose, „Blockaden“. Heute weiß man: Diese Befunde erklären nur einen Teil. Viele Menschen haben im MRT massive Veränderungen – aber keinerlei Schmerzen. Andere haben starke Schmerzen – ohne strukturellen Schaden.
Das biopsychosoziale Modell erklärt dieses Paradox:
- Bio: Muskeln, Gelenke, Bandscheiben, Nerven – also die klassische Orthopädie.
- Psycho: Stress, Angst, Depression, Schlafmangel. Negative Gedanken („Mein Rücken ist kaputt“) verstärken Schmerzen messbar.
- Sozial: Arbeitsplatz, Bewegungsmangel, familiäre Belastungen, fehlende Unterstützung.
Schmerz entsteht also im Zusammenspiel. Er ist nicht nur ein Signal des Körpers, sondern auch ein Schutzmechanismus des Gehirns. Wenn der Körper in Dauerstress gerät – ob durch Bewegungsmangel oder psychische Last – werden die Nerven empfindlicher, die Muskeln verspannen, die Wahrnehmung verschärft.
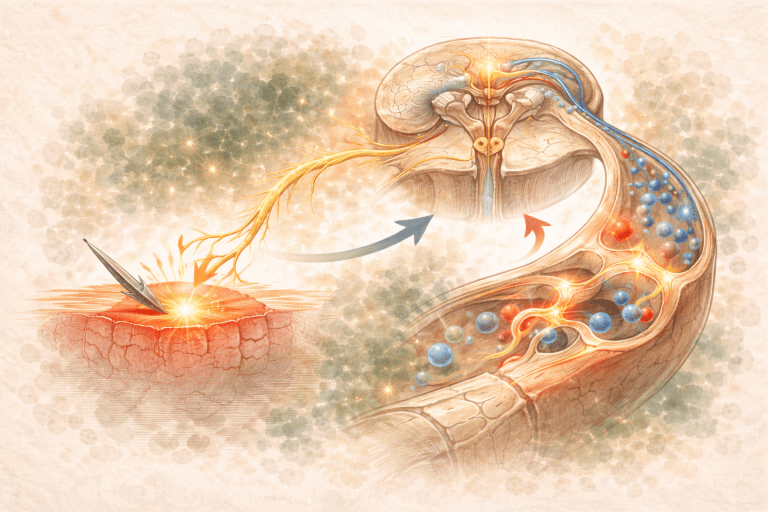
Wie und wo Schmerz im Gehirn entsteht – vom Signal zur Empfindung
Wenn ein schmerzhafter Reiz – etwa durch Druck, Überdehnung oder Verletzung – auftritt, wird er von Nozizeptoren (Schmerzrezeptoren) in Haut, Muskeln, Gelenken oder Organen aufgenommen.
Diese Rezeptoren wandeln den Reiz in elektrische Impulse um und leiten ihn über verschiedene Nervenfasern weiter:
- A-Delta-Fasern (schnelle Leitung, z. B. stechender Schmerz)
- C-Fasern (langsame Leitung, dumpfer Schmerz)
Die Impulse treffen dann im Hinterhorn des Rückenmarks (Substantia gelatinosa, Lamina II) ein.
Dort findet bereits die erste Verschaltung und Modulation statt – hier sitzt das berühmte „Tor“ der Gate-Control-Theorie.
Diese Schaltzentrale entscheidet, ob das Signal weitergeleitet oder gehemmt wird – beeinflusst durch mechanische, thermische oder psychische Faktoren.
Von dort aus werden die Signale über aufsteigende Bahnen weitergeleitet, hauptsächlich über den Tractus spinothalamicus, in Richtung Thalamus.
Ab hier übernimmt das Gehirn die Kontrolle – und das wird spannend:
Die wichtigsten Stationen der Schmerzverarbeitung im Gehirn:
- Thalamus (Zwischenhirn)
→ Er fungiert als „Relaisstation“ und verteilt die Signale an verschiedene Hirnareale.
Er entscheidet, wohin das Signal geht: motorisch, emotional, kognitiv.
Man kann ihn als „Postverteilerzentrum“ des Schmerzes bezeichnen. - Somatosensorischer Kortex (S1 & S2)
→ Hier wird der Schmerz räumlich lokalisiert („wo genau tut es weh?“) und intensiv eingeschätzt.
Ohne diesen Bereich wüssten wir, dass etwas weh tut, aber nicht, wo. - Limbisches System (v. a. Amygdala & Hippocampus)
→ Hier entsteht der emotionale Anteil des Schmerzes.
Angst, Wut, Trauer oder auch Erleichterung werden hier integriert.
Deshalb ist Schmerz nie nur körperlich, sondern immer auch emotional gefärbt. - Präfrontaler Kortex (vorderer Stirnlappen)
→ Hier findet die Bewertung statt:
„Wie schlimm ist das?“, „Muss ich handeln?“, „Wie gefährlich ist die Situation?“
Dieser Teil erklärt, warum Schmerz immer subjektiv ist – das Gehirn entscheidet, ob ein Reiz „bedrohlich“ ist oder nicht. - Hypothalamus & Formatio reticularis
→ Diese Strukturen aktivieren vegetative Reaktionen (z. B. Puls, Blutdruck, Schwitzen) und sorgen dafür, dass der Körper auf Schmerz reagiert – etwa mit Muskelspannung oder Stressreaktion.
Schmerzhemmung – die absteigenden Bahnen („Pain Modulation“)
Der Körper hat eigene Systeme, um Schmerz aktiv zu hemmen.
Diese verlaufen über sogenannte absteigende Bahnen aus dem Gehirn zurück zum Rückenmark – vor allem aus der periaquäduktalen Grau-Substanz (PAG) im Mittelhirn und der Nucleus raphe magnus im Hirnstamm.
Diese Bahnen setzen hemmende Neurotransmitter frei (v. a. Serotonin, Noradrenalin und Endorphine) und schließen das „Tor“ im Rückenmark.
Das erklärt, warum:
- Bewegung, Training oder Massage oft schmerzlindernd wirken (weil Endorphine ausgeschüttet werden).
- Entspannung, positive Stimmung und Atmung ebenfalls Schmerzen reduzieren.
- Chronischer Stress oder Angst dagegen Schmerzen verstärken (weil diese Hemmung abgeschwächt ist).
Schmerz ist ein multidimensionales Gehirnereignis
Schmerz ist kein einfaches Warnsignal, sondern ein komplexes Zusammenspiel von sensorischen, emotionalen und kognitiven Prozessen.
Er entsteht nicht im Rücken oder Knie, sondern durch eine Interpretation des Gehirns, das ständig abwägt, wie bedrohlich eine Situation ist.
Das erklärt auch, warum Bewegung, Aufklärung und Selbstwirksamkeit in der Schmerztherapie so effektiv sind:
Sie verändern nicht das Gewebe, sondern die Verarbeitung im Gehirn.
Anatomie und Evolution – warum der Mensch so anfällig für Rückenschmerzen ist
Die Wirbelsäule ist eine geniale Konstruktion: Sie vereint Stabilität und Beweglichkeit, schützt das Rückenmark und trägt den Kopf. Gleichzeitig ist sie aber auch ein biomechanischer Kompromiss – entstanden durch die Evolution des aufrechten Gangs.
Unsere Vorfahren bewegten sich über Millionen Jahre auf allen Vieren. Mit dem aufrechten Gang verlagerte sich das gesamte Körpergewicht nach oben. Gerade einmal 100.000 Jahre ist das her. In der Evolution ist das quasi gestern gewesen. Die Wirbelsäule musste nun Lasten tragen, für die sie ursprünglich nicht gedacht war. Der Kopf mit Gehirn wiegt ca. 5–6 kg – und schon eine leichte Vorneigung, wie beim Blick aufs Smartphone oder den PC, vervielfacht die Belastung auf die Halswirbelsäule (nach Kapandji bis zu 25–30 kg bei 60° Neigung!). Auch die Lendenwirbelsäule leidet, weil sie das Zentrum zwischen Oberkörper und Beinen bildet und sämtliche Alltagsbewegungen kompensieren muss.
Statistiken in Deutschland
- Rund 20 Millionen Deutsche leiden regelmäßig unter Rückenschmerzen.
- 80 % aller Menschen sind im Laufe des Lebens betroffen.
- Rückenschmerzen sind die häufigste Ursache für Krankschreibungen.
- Jährliche Kosten: über 30 Milliarden Euro (Arbeitsausfälle, Therapien, Medikamente).
- Frauen sind statistisch etwas häufiger betroffen, vor allem durch hormonelle und psychosoziale Faktoren sowie ein weicheres Bindegewebe.
- Das Durchschnittsalter der Betroffenen sinkt: Immer mehr Jugendliche klagen über Rückenschmerzen – durch Smartphones, Gaming, fehlende Bewegung. Zudem sind Menschen im mittleren Alter (ca. 40-60 Jahre) häufiger betroffen.
Ursachen – warum Deutschland so viele Rückenpatienten hat
- Bewegungsmangel: Der Mensch ist für 10.000 Schritte täglich gebaut, die Realität liegt oft bei unter 3.000.
- Sitzen: Langes Sitzen erhöht den Druck auf die Bandscheiben, schwächt die Rückenmuskulatur und reduziert die Durchblutung.
- Stress: Deutschland ist Spitzenreiter bei Stressbelastungen im Job. Ständige Anspannung äußert sich direkt im Rücken.
- Lebensstil: Rauchen, Alkohol und falsche Ernährung erhöhen Entzündungen im Körper, machen ihn schmerzempfindlicher und zerstören den Stoffwechsel u.a. in den Bandscheiben.
- Gesellschaftliche Haltung: In Deutschland herrscht eine „Arzt-fixierte“ Kultur. Viele geben die Verantwortung ab, statt aktiv zu werden. Medikamente und Krankmeldungen sind oft die erste Wahl, Bewegung und Eigeninitiative die Ausnahme.
Die Rolle der Psyche
Stresshormone wie Cortisol und Adrenalin führen zu Daueranspannung der Muskulatur. Besonders betroffen: Nacken, Schultern, unterer Rücken.
Dazu kommen psychische Belastungen wie:
- Ängste („Ich werde nie wieder gesund“)
- Depressionen
- Schlafstörungen
- Traumatische Erlebnisse
Studien zeigen: Wer unter psychischen Belastungen leidet, hat ein deutlich höheres Risiko für chronische Rückenschmerzen. Umgekehrt verbessern gezielte Stressbewältigung, Achtsamkeit und psychologische Begleitung die Prognose erheblich.
Ernährung und Lebensstil
- Rauchen: mindert die Durchblutung der Bandscheiben, fördert Degeneration.
- Übergewicht: jeder Kilo mehr belastet die Wirbelsäule.
- Zuckerreiche Ernährung: fördert stille Entzündungen, die Schmerzen verstärken.
- Eiweiß- und Mikronährstoffmangel: schwächt Muskulatur und Regeneration.
Eine antientzündliche Ernährung mit viel Gemüse, gesunden Fetten, hochwertigem Eiweiß und ausreichend Flüssigkeit kann die Heilung unterstützen und Rückenschmerzen reduzieren. Dazu braucht es ein adäquates Krafttraining, um die Nährstoffe und Adaptionsreize auch dorthin zu bringen wo sie hin sollen.
Selbstwirksamkeit und Eigenverantwortung
Ein entscheidender Punkt, den ich als Physiotherapeut und angehender Heilpraktiker täglich sehe: Viele Menschen geben ihre Verantwortung ab. Sie erwarten von Spritzen, Tabletten oder dem Arzt oder Therapeuten eine Lösung – ohne selbst aktiv zu werden und Verantwortung für sich selbst zu übernehmen.
Doch Fakt ist: Rückenschmerzen verschwinden nur durch Eigeninitiative.
- Bewegung ist Medizin.
- Krafttraining ist Prävention.
- Mobilität und Ernährung sind die Grundlage.
Hier kommt die Selbstwirksamkeit ins Spiel: Wer versteht, dass er seinen Rücken durch Training, Haltung und Lebensstil selbst positiv beeinflussen kann, der bricht aus der Opferrolle aus. Studien zeigen: Allein die Überzeugung, etwas tun zu können, reduziert Schmerzen messbar.
Fazit
Rückenschmerzen sind ein vielschichtiges Problem – nicht nur körperlich, sondern auch psychisch und sozial. In Deutschland sind sie so verbreitet, weil Bewegungsmangel, Stress, ungesunde Lebensweise und ein fehlendes Bewusstsein für Eigenverantwortung zusammentreffen. Sie verursachen zudem immense Kosten.
Die gute Nachricht: Jeder kann selbst etwas tun. Krafttraining, Mobilisation, Stressmanagement und gesunde Ernährung sind die wirksamsten Mittel gegen Rückenschmerzen – wissenschaftlich bewiesen.
Der Weg zur Heilung führt nicht über Passivität, sondern über Aktivität und Selbstverantwortung. Wer seinen Rücken verstehen lernt und täglich in Bewegung bringt, hat die besten Chancen auf ein schmerzfreies Leben.